Électrocochléographie
Qu'est-ce que l’électrocochléographie ?
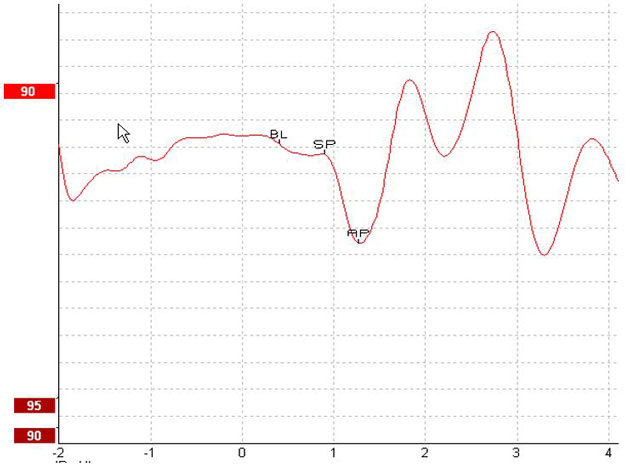
L’électrocochléographie, également abrégée en ECochG ou ECOG, est une mesure des potentiels électriques de la cochlée. En général, la mesure est caractérisée par le début du stimulus (ligne de base - BL), la réponse de la cochlée au stimulus (potentiel sommateur - SP), et la réponse à la décharge synchrone des fibres nerveuses (potentiel d’action - AP). Le AP est également connu sous le nom de Vague I.
Le microphonique cochléaire (CM) fait également partie de l’électrocochléographie et possède son propre protocole. La mesure du CM nécessite des paramètres de test légèrement différents de ceux du SP et du AP, c’est pourquoi elle est décrite dans un guide séparé.
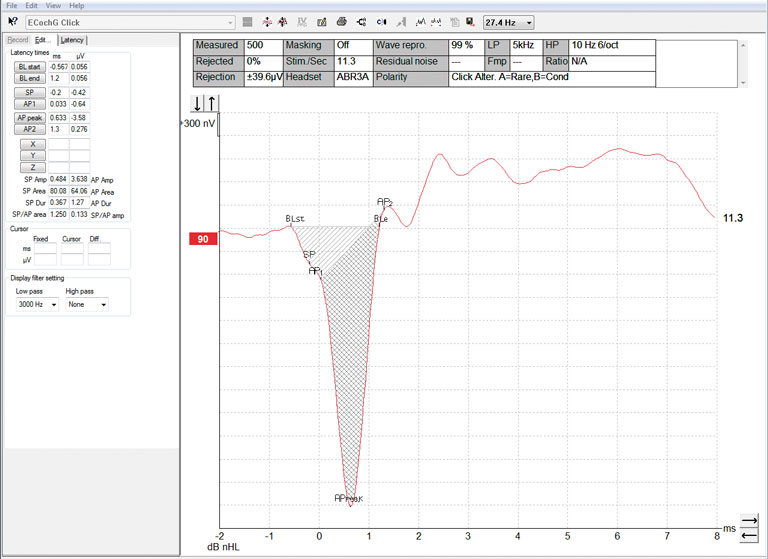
Voir la Figure 1 pour un exemple d’électrocochléogramme.
Pourquoi effectuer une électrocochléographie ?
L’électrocochléographie peut être utile pour diagnostiquer certaines affections vestibulaires et auditives. Elle est principalement utilisée pour diagnostiquer la maladie de Ménière et l’hydrops cochléaire en particulier. Les amplitudes, latences du SP et du AP, ainsi que leur relation, sont utilisées pour diagnostiquer ces affections. Une fistule périlymphatique (PLF), une perte auditive soudaine et d’autres pathologies peuvent entraîner des résultats anormaux en électrocochléographie. Une déhiscence du canal semi-circulaire supérieur (SCD) peut également entraîner des ratios SP/AP élevés [1].
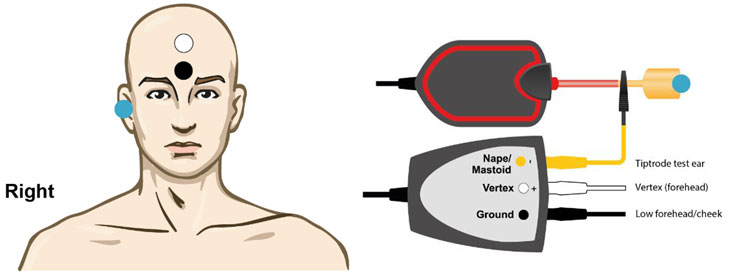
Choix des électrodes
Les électrodes de surface ne sont pas adéquates pour l’électrocochléographie. Il est recommandé d’utiliser des TipTrodes, TM-trodes ou des électrodes transtympaniques pour mesurer l’électrocochléogramme. Les électrodes transtympaniques produiront la réponse la plus robuste mais ne sont pas réalisables dans la plupart des cliniques. Les TipTrodes en feuille d’or sont parfois utilisées, mais les TM-trodes produiront des réponses plus importantes car elles sont plus proches du site de génération.
Préparation au test
Veuillez observer les points suivants avant de réaliser le test :
[1] Votre patient doit être allongé et détendu ou endormi dans un environnement calme.
[2] Examinez le conduit auditif et le tympan pour toute contre-indication.
[3] Préparez et nettoyez les sites d’électrodes pour obtenir une faible impédance cutanée. Les valeurs d’impédance pour chaque électrode doivent être similaires. Pour les TipTrodes, les valeurs doivent être de 5 kiloohms ou moins. Pour les TM-trodes, les valeurs doivent être de 20 kiloohms ou moins. Il peut être difficile d’atteindre des valeurs aussi basses sur l’électrode de l’oreille testée, où des niveaux plus élevés peuvent être acceptés.
Placement des électrodes
Préparez l’électrode et l’oreille testée avant le placement.
Pour les TM-trodes, videz l’oreille avant de les insérer. Pour réduire l’impédance, vous pouvez placer le TM-trode dans une solution saline avant l’insertion et également le tremper dans du gel de contact pour électrode.
Pour les TipTrodes, utilisez un coton-tige avec un peu de NuPrep pour nettoyer doucement le conduit auditif. Ensuite, recouvrez le TipTrode de gel conducteur et insérez-le dans l’oreille du patient en le pressant doucement.
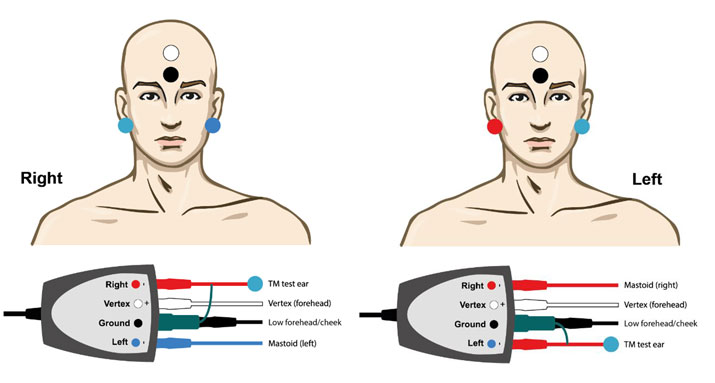
Exemple EPA4 TM-trode
Lorsque vous utilisez EPA4 avec un TM-trode, déplacez le câble rouge du TM-trode lors du changement d’oreille (Figure 2).
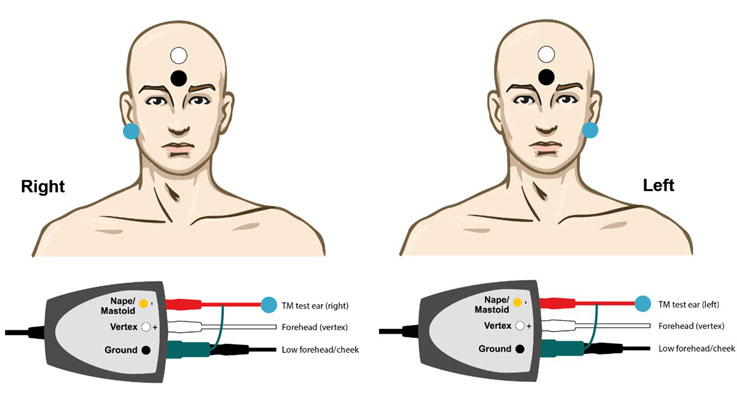
Exemple EPA3 TM-trode
Un seul canal est nécessaire pour réaliser une électrocochléographie avec le TM-trode, ce qui signifie que vous pouvez également utiliser EPA3 (Figure 3).
Exemple EPA4 TipTrode
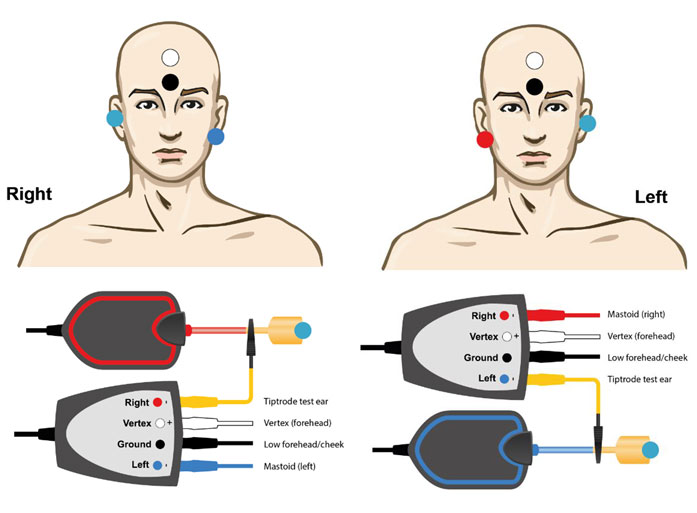
Exemple EPA3 TipTrode
Procédure de base d’électrocochléographie avec l’Eclipse
La procédure décrite ci-dessous est un processus suggéré que vous pouvez utiliser comme ligne directrice. Consultez la documentation Eclipse pour apprendre à créer ou modifier un protocole.
- Choisissez le protocole ‘ECochG Click’.
- Pour démarrer le mode manuel, choisissez l’intensité et sélectionnez l’oreille à tester sur la feuille d’enregistrement.
- Appuyez sur Démarrer ou F2 pour commencer l’enregistrement.
Pendant le test, vérifiez l’EEG pour garantir une collecte avec un minimum de bruit. Les niveaux EEG doivent être faibles et constants. Dès que la moyenne commence, la forme d’onde apparaîtra à l’écran.
Vous pouvez augmenter ou diminuer l’échelle de la forme d’onde en utilisant les flèches en haut à gauche de la fenêtre d’enregistrement ou sur votre clavier. Vous pouvez également modifier la taille de la fenêtre en sélectionnant l’une des flèches en bas à droite de la fenêtre d’enregistrement ou en utilisant les flèches de votre clavier.
Marquage des pics et des zones
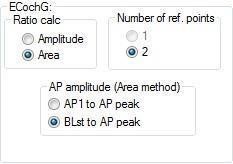
Vous pouvez marquer les formes d’onde depuis la feuille d’édition pendant ou après le test, soit manuellement, soit automatiquement. Le logiciel Eclipse calculera automatiquement les rapports d’amplitude et de surface une fois que la forme d’onde est marquée avec les étiquettes requises. Vous trouverez la sélection du rapport dans la configuration générale (Figure 6).
Pour marquer une forme d’onde sélectionnée, cliquez sur le marqueur de forme d’onde approprié dans la feuille d’édition (ou sélectionnez de 1 à 6 sur le clavier). Ensuite, placez la souris à la position correcte sur la forme d’onde et cliquez pour placer le marqueur (ou appuyez sur Entrée).
Vous pouvez utiliser les filtres numériques pour nettoyer les données bruyantes même après un test ou une session terminée. Vous trouverez cette fonctionnalité en bas de la feuille d’édition.
Rapport d’amplitude
Le rapport d’amplitude est marqué avec la ligne de base (BL), le potentiel sommateur (SP) et le potentiel d’action (AP). Le système calcule automatiquement un rapport entre BL/SP et BL/AP. Des amplitudes SP/AP dépassant un rapport de 0,53 sont considérées comme anormales [1]. Voir la Figure 7 pour les points marqués servant au calcul du rapport d’amplitude.
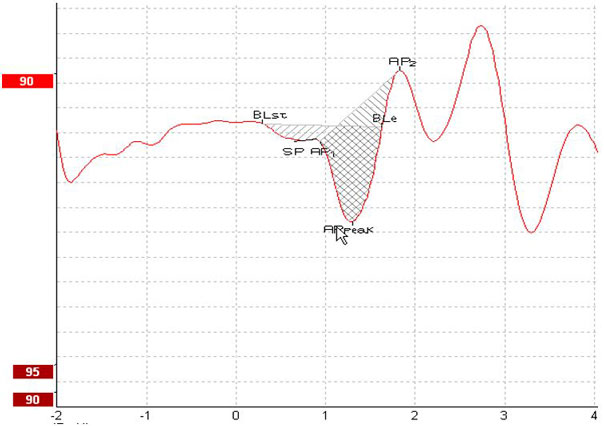
Rapport de surface
Le rapport de surface est marqué en commençant par le début de la ligne de base (BLst). La fin de la ligne de base (BLe) sera automatiquement marquée au prochain point de la forme d’onde où l’amplitude croise cette ligne de base. Si la forme d’onde ne le permet pas, vous pouvez placer manuellement le point BLe.
Ensuite, marquez le SP et l’AP1 (le début de l’AP). Puis, marquez le pic AP. Enfin, marquez l’AP2, qui est le point où l’AP se termine et « change de direction ». Un rapport est calculé automatiquement par le système. Des rapports de surface SP/AP dépassant 1,94 sont considérés comme anormaux [1]. Voir la Figure 8 pour les points marqués servant au calcul du rapport de surface.
Références
[1] Devaiah AK, Dawson KL, Ferraro JA, Ator GA. Utility of Area Curve Ratio Electrocochleography in Early Meniere Disease. Arch Otolaryngol Head Neck Surg. 2003;129(5):547–551.
